右肺に胸水が溜まり、胸膜癒着術を実施しましたので報告します。
1.経過
2014年3月からの経口抗がん剤治療中に胸水の増減が生じました。
抗がん剤を実施すると増える、休薬すると減るの繰り返し。
薬剤反応と思われたため様子を見ながら継続していましたが、
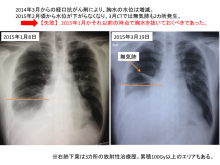
2015年2月、水位が下がらなくなったため、CT。
無気肺(図参照)が生じるほど肺を圧迫していたため、先ずは水を抜くことに。
2.胸水穿刺(水抜き)
2015年3月23日から27日まで入院し、胸水穿刺。
24日に1.8L排水。一度に多く抜きすぎたせいか肺水腫を起こし、
酸素飽和度70%まで低下。数時間安静後回復。
肺内(肺水腫)に溜まった水は翌日自然に抜けたので、
26日に0.8L胸水排水。翌日問題なく退院。
細胞診の結果は陰性。
3.経過観察
4月6日、13日外来で、徐々に胸水の水位が上がるのが確認される。
息苦しさも治療以前と同等レベルになったので、13日に緊急入院。
当日ドレーン留置。(呼吸困難。歩いて帰宅するのはムリなレベル。)
4.胸膜癒着術
前回の肺水腫のこともあるので、一週間程度時間をかけて排水(図参照)。
結局5L近く抜いてやっと1日150cc以下のレベルに落ち着く。
吸引を開始すると再度排水量は増加。3日目にやっと落ち着いてきたので
癒着術を実施。薬剤はピシバニール。
胸膜癒着術については下記リンク等を参照
呼吸器内科医:胸膜癒着術
PS不良患者に対する胸膜癒着術の治療実態
(亀田総合病院呼吸器内科)
胸腔ドレナージ(水抜き)の感想としては、とにかく「怠い」。
無気肺があるうえ、胸水に圧迫されていた領域は肺胞が機能しない
らしく(界面活性剤が復帰すれば回復するらしい)、呼吸が一気に
ラクになるわけではない。ドレナージが入っていることの違和感も
あるし、毎日水が排出されることでタンパク質も失われるらしく、
1週間日に日に怠くなってゆく。
5.癒着後の発熱
当日、ピシバニール注入後、おまじない程度に体位変換。約2時間。
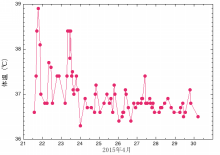
それが終了したあたりから一気に発熱。(図参照)
その時点でたった37.4℃にもかかわらず、電気毛布を借りるほどの寒気。
奥歯がガチガチ鳴るほど震えが止まらない。カロナール(熱冷まし)を
2錠飲むも、体温上昇止まらず。
短い人で2~3日、長い人で1週間と言われていたが、結局1週間断続的に発熱。
ピシバニールの場合、免疫反応による炎症を起こす(のが目的)ため、発熱は
比較的ゆっくり(長期にわたり)続くとのこと。
6.採血
当然ながら白血球と炎症反応CRPは跳ね上がる。その他の項目に特段の変化はなし。
ナニに反応しているか判らないものの、私の場合ALPにも上昇が見られた。
胆嚢(は摘出済み)、肝臓、膵臓関係の他の数値に変化もないため、
とりあえず様子見。
7.その他
やはり癒着後、胸水が止まってからは体力が回復。
発熱による怠さもあるが、動けるようになる。
失敗点は胸水を抜くのが遅過ぎたこと。なんらかの平衡を保って増えたり減ったり
しているうちに水を抜き、肺のダメージを未然を防ぐべきであったと思われる。
ひとたび肺が虚脱したり無気肺が生じると、回復しなかったり回復すると
しても時間がかかるため、その間の排水が止められないように感じる。
胸膜が下がるため、レントゲンやCTで胸水貯留量を定量的に把握するのは
困難としても目安としては「横隔膜のアーチ」が不明瞭になってきたら
胸膜穿刺(水抜き)を考慮すべきと思われる。
胸水が溜まるとどうしても「予後数ヶ月」という雰囲気が出てくるため精神的に
ハードルが高いが、針を刺して抜くだけであれば、局所麻酔のチクッとした痛みと
30分程度の処置で済むため、ちょっとでも息苦しさが出て来たら早めの排水を
推奨する。
尚、二度目の細胞診でも癌細胞は陰性。結局は原因は不明ながら、右肺下葉は
通算3回(3カ所)の放射線治療歴があり、累積100Gyを超える場所もある。
また、リンパ節や静脈への照射もあるし、小さいとはいえ、近隣のリンパ節
転移もある。このうちのどれか、もしくはそれらの組み合わせが原因ではないか
とは思ってはいるものの、結局原因は不明なまま。
1.経過
2014年3月からの経口抗がん剤治療中に胸水の増減が生じました。
抗がん剤を実施すると増える、休薬すると減るの繰り返し。
薬剤反応と思われたため様子を見ながら継続していましたが、
2015年2月、水位が下がらなくなったため、CT。
無気肺(図参照)が生じるほど肺を圧迫していたため、先ずは水を抜くことに。
2.胸水穿刺(水抜き)
2015年3月23日から27日まで入院し、胸水穿刺。
24日に1.8L排水。一度に多く抜きすぎたせいか肺水腫を起こし、
酸素飽和度70%まで低下。数時間安静後回復。
肺内(肺水腫)に溜まった水は翌日自然に抜けたので、
26日に0.8L胸水排水。翌日問題なく退院。
細胞診の結果は陰性。
3.経過観察
4月6日、13日外来で、徐々に胸水の水位が上がるのが確認される。
息苦しさも治療以前と同等レベルになったので、13日に緊急入院。
当日ドレーン留置。(呼吸困難。歩いて帰宅するのはムリなレベル。)
4.胸膜癒着術
前回の肺水腫のこともあるので、一週間程度時間をかけて排水(図参照)。
結局5L近く抜いてやっと1日150cc以下のレベルに落ち着く。
吸引を開始すると再度排水量は増加。3日目にやっと落ち着いてきたので
癒着術を実施。薬剤はピシバニール。
胸膜癒着術については下記リンク等を参照
呼吸器内科医:胸膜癒着術
PS不良患者に対する胸膜癒着術の治療実態
(亀田総合病院呼吸器内科)
胸腔ドレナージ(水抜き)の感想としては、とにかく「怠い」。
無気肺があるうえ、胸水に圧迫されていた領域は肺胞が機能しない
らしく(界面活性剤が復帰すれば回復するらしい)、呼吸が一気に
ラクになるわけではない。ドレナージが入っていることの違和感も
あるし、毎日水が排出されることでタンパク質も失われるらしく、
1週間日に日に怠くなってゆく。
5.癒着後の発熱
当日、ピシバニール注入後、おまじない程度に体位変換。約2時間。
それが終了したあたりから一気に発熱。(図参照)
その時点でたった37.4℃にもかかわらず、電気毛布を借りるほどの寒気。
奥歯がガチガチ鳴るほど震えが止まらない。カロナール(熱冷まし)を
2錠飲むも、体温上昇止まらず。
短い人で2~3日、長い人で1週間と言われていたが、結局1週間断続的に発熱。
ピシバニールの場合、免疫反応による炎症を起こす(のが目的)ため、発熱は
比較的ゆっくり(長期にわたり)続くとのこと。
6.採血
当然ながら白血球と炎症反応CRPは跳ね上がる。その他の項目に特段の変化はなし。
ナニに反応しているか判らないものの、私の場合ALPにも上昇が見られた。
胆嚢(は摘出済み)、肝臓、膵臓関係の他の数値に変化もないため、
とりあえず様子見。
7.その他
やはり癒着後、胸水が止まってからは体力が回復。
発熱による怠さもあるが、動けるようになる。
失敗点は胸水を抜くのが遅過ぎたこと。なんらかの平衡を保って増えたり減ったり
しているうちに水を抜き、肺のダメージを未然を防ぐべきであったと思われる。
ひとたび肺が虚脱したり無気肺が生じると、回復しなかったり回復すると
しても時間がかかるため、その間の排水が止められないように感じる。
胸膜が下がるため、レントゲンやCTで胸水貯留量を定量的に把握するのは
困難としても目安としては「横隔膜のアーチ」が不明瞭になってきたら
胸膜穿刺(水抜き)を考慮すべきと思われる。
胸水が溜まるとどうしても「予後数ヶ月」という雰囲気が出てくるため精神的に
ハードルが高いが、針を刺して抜くだけであれば、局所麻酔のチクッとした痛みと
30分程度の処置で済むため、ちょっとでも息苦しさが出て来たら早めの排水を
推奨する。
尚、二度目の細胞診でも癌細胞は陰性。結局は原因は不明ながら、右肺下葉は
通算3回(3カ所)の放射線治療歴があり、累積100Gyを超える場所もある。
また、リンパ節や静脈への照射もあるし、小さいとはいえ、近隣のリンパ節
転移もある。このうちのどれか、もしくはそれらの組み合わせが原因ではないか
とは思ってはいるものの、結局原因は不明なまま。